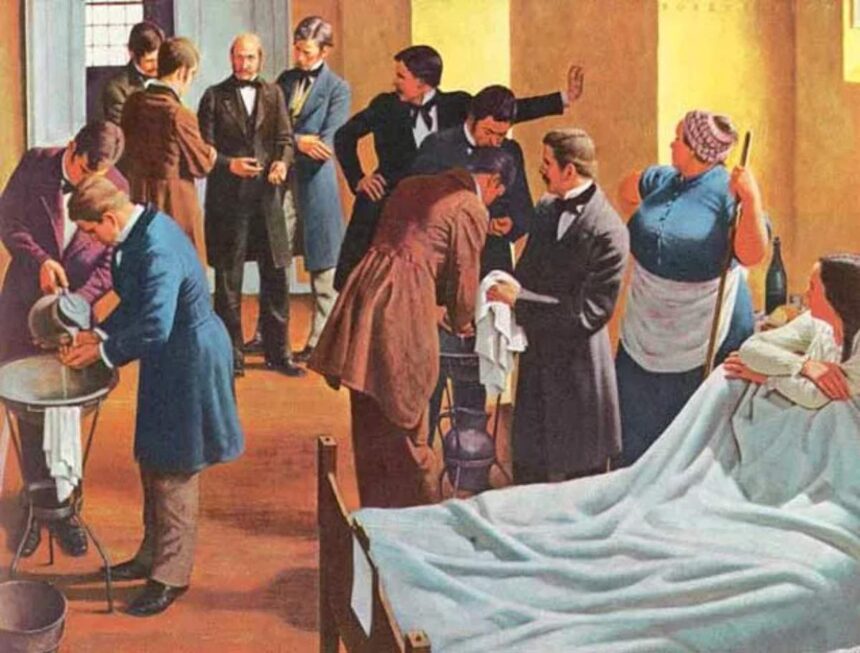
Enfeksiyon, modern hijyen standartları oluşmadan önce hastanelerdeki en büyük ölümcül hastalıklardan biriydi. Ancak enfeksiyon riski hala ortadan kalkmış değil. Hastane enfeksiyonu, hastaneler var olduğu sürece sorun olmuştur. Birçoğu bulaşıcı hastalık taşıyan bu kadar çok sayıda zayıf ve savunmasız insanı bir arada bulundurmak hastane enfeksiyonunu teşvik ediyor. Peki hastane enfeksiyonu nasıl keşfedildi ve hastaneler nasıl daha sağlıklı hale getirildi?
Hastane Enfeksiyonunun Kaynağı
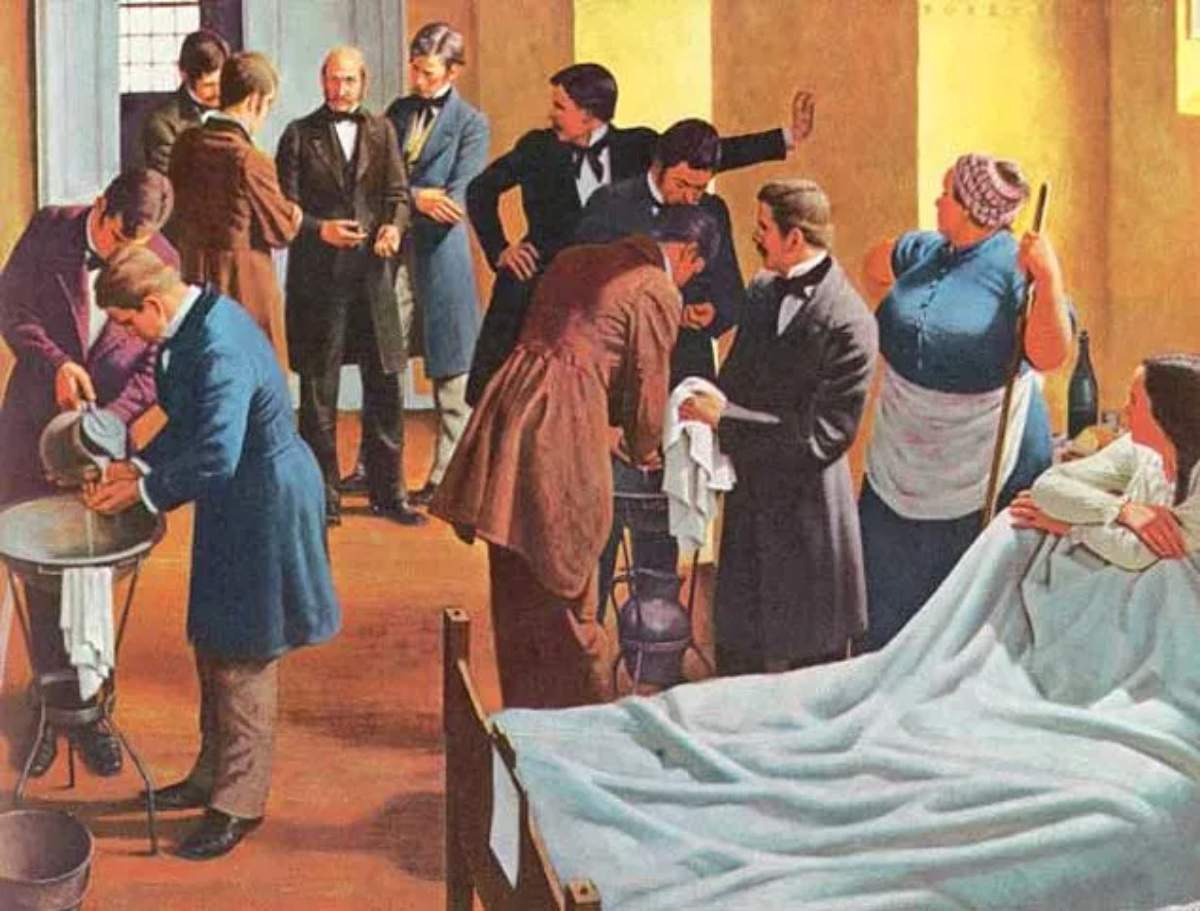
Geçmişte, bir ameliyat veya tedavi başarılı olsa bile, hasta genellikle enfeksiyon nedeniyle ölüyordu. Hastane koğuşlarında, özellikle ameliyat sonrası enfeksiyonlar o kadar yaygındı ki, bu olgu hospitalizm sendromu veya koğuş ateşi olarak biliniyordu.
Bir enfeksiyon açıklanamaz şekilde bütün bir koğuşa yayılıyor ve en savunmasız olanları öldürüyordu. Ameliyat bu yüzden çoğu hasta için en son çareydi. Kloroformu keşfeden Viktorya dönemi cerrahı James Y. Simpson şöyle dedi:
Cerrahi hastanelerimizden birinde ameliyat masasında yatan bir adam, Waterloo meydanındaki İngiliz askerinden daha fazla ölüm riskiyle karşı karşıyadır.
Kloroformu keşfeden James Y. Simpson.
Macar doktor Ignaz Semmelweis, 1847'de doktorların baktığı doğum servislerindeki enfeksiyon oranlarının, bebekleri ebelerin doğurttuğu servislerden çok daha kötü olduğunu görmüştü. Çünkü doktorlar ve tıp öğrencileri ölü bedenler dahil çeşitli hastalara temas ederken, ebeler yalnızca sağlıklı hamile kadınlarla temas halindeydi.
Semmelweis, enfeksiyonları koğuşa getirenlerin doktorlar olduğundan şüpheleniyordu. Koğuşlarına giren sağlık personeli için basit bir antiseptik el yıkama önlemi başlattı ve enfeksiyon oranlarının düştüğünü gördü.
Hastane enfeksiyonları, ameliyatlar arasında ellerini veya aletlerini nadiren yıkayan doktorlar tarafından hastadan hastaya bilmeden aktarılıyordu. Yine de kimse bir enfeksiyona neyin neden olduğunu bilmediğinden Semmelweis el yıkamanın enfeksiyonun yayılmasını önlediğini kanıtlayamadı ve bulguları geniş çapta benimsenmedi. Üzücü ki Semmelweis'in kendisi de parmağındaki bir kesiğin neden olduğu enfeksiyonla kan zehirlenmesinden öldü.
Mikrop Teorisi Geliştirildi

Fransız bilim adamı Louis Pasteur bulaşıcı hastalıkların nedeninin bazı mikroorganizmaların vücutta yayılması olduğunu düşündü ve bunlara "mikrop" dedi. Bu düşüncesi hastalık yapıcı mikrop teorisi olarak bilindi. Teoriyi hiçbir zaman kanıtlamadı ancak mikrop öldürücü kimyasalların enfeksiyonların yayılmasını sınırlayabileceğini açıkladı.
İngiltere'de cerrah Joseph Lister cerrahi enfeksiyonları araştırıyordu ve Pasteur'ün araştırmalarından ilham aldı. Lister, ameliyat sırasında ve sonrasında enfeksiyonların yaraya girmesini önlemek için antisepsi sistemini geliştirdi.
Lister, ellerin yıkanmasında, cerrahi aletlerin temizlenmesinde ve ameliyat sonrası sargılarda dezenfektan olarak karbolik asit kullanarak enfeksiyon etkenlerini öldürüyordu.
Lister, Lancet akademik dergisinde sistemi hakkında bir makale yayımladı, ancak Pasteur'ün mikrop teorisi henüz test edilmediği için birçok cerrah şüpheci yaklaştı. Mikropların gerçek ve tehlikeli olduğuna inanmayan pek çok cerrah antiseptik sistemi gereksiz karmaşık ve aşırı buluyordu.
Bazı cerrahlar, Lister'ın karbolik asit kullanımını enfeksiyonun vücuda girmesini önleyen bir kimyasal bariyer veya antiseptik olarak değil, enfeksiyon için tedavi olarak anlayıp karşı çıktılar. Karbolik asidin yara pansumanları için çok zehirli olduğunu, çünkü fazlasının yarayı ve çevresindeki deriyi tahriş edip yaktığını ve yüksek dozunun aşırı kusmaya neden olduğunu söylediler.
Hastanede Sanitasyonun Önemi Kanıtlandı
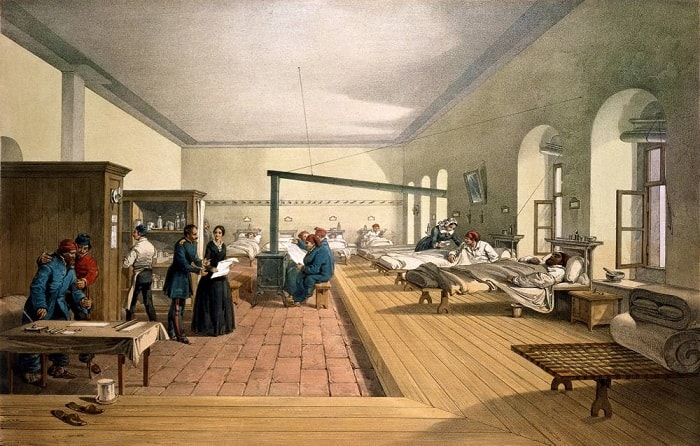
Lister'ı eleştirenlerden bazıları, enfeksiyonu kontrol altına almak için gereken tek şeyin iyi hijyen ve temizlik olduğunu ve Lister'ın ayrıntılı antisepsi sisteminin sadece başka bir sanitasyon şekli olduğunu savundu.
Lister, antisepsi sisteminin etkinliğini göstermek için Glasgow Reviri'ndeki koğuşlarından istatistiksel kanıtlar üreterek yanıt verdi, ancak verileri sınırlıydı ve insanların çoğunu ikna edemedi. Cerrahların çoğu mikrop teorisi ve antisepsiye dair daha güçlü kanıtlar ortaya çıkana dek antisepsiyi görmezden geldi
Ancak hastane yöneticilerini hastane enfeksiyonunu önlemenin önemine dair ikna eden kişi Florence Nightingale oldu. Nightingale, Kırım Savaşı sırasında askeri hastanelerde topladığı istatistikleri kullanarak, ordu hastanelerindeki askerlerin en büyük ölüm nedeninin savaş yarası değil enfeksiyon olduğunu gösterdi.
Nightingale İngiltere'ye döndüğünde, hastane istatistiklerinin hazırlanmasında epidemiyolog William Farr ile işbirliği yaparak Notes on Hospitals (1859) adlı kitabı çıkardı.
Sağladığı ikna edici istatistiksel kanıtlar birçok hastaneyi, enfeksiyona bağlı ölümleri ve hastalıkları azaltmanın sanitasyon ile mümkün olduğuna ikna etti.
Nightingale, o dönemdeki pek çok doktor gibi, enfeksiyonu mikropların değil, miasmaların (kötü hava) yaydığı yönündeki geleneksel görüşe inanıyordu. Sundukları bilimsel kanıtlardan ziyade ampirik kanıtlara dayanıyordu.
Bununla birlikte, hastaneleri temizleme kampanyası hijyenin yanı sıra bakım standartlarını da geliştirdi ve enfeksiyondan kaynaklanan ölümlerin azalmasına yol açtı. Ayrıca Londra'da hemşirelere iyi hijyen ilkelerinin öğretildiği bir eğitim okulu kurdu.
Lister, uygun antiseptik prosedürler uygulandığı takdirde sanitasyonun önemli olmadığını düşünüyordu. Ameliyathanedeki hijyen prosedürü ceketi çıkarmak, kolları sıvamak ve yelek ile pantolonun üzerine temiz ama sterilize edilmemiş bir havlu iliştirmekten ibaretti.
Mikrop teorisine ve antisepsiye o kadar inanıyordu ki, temizlik onun için önemsiz görünüyordu. İngiliz Tıp Derneği'ne yaptığı bir konuşmada şöyle demişti:
Hastalarım dünyadaki en kirli yara berelere sahipler ama estetik olarak kirli olsalar da cerrahi olarak temizler.
Lister, İngiliz Tıp Derneği'nde.
Ancak hastane enfeksiyonunu önleme ve kontrol altına almada aslında hem iyi hijyen hem de antiseptik prosedürler gerekiyor. Sanitasyondan yana olanlar ile Lister'dan yana olanlar hala birbirlerinin kanıtlarına ikna olmamıştır.
Günümüzde Hastane Enfeksiyonu Kontrolü
1877 yılında Alman bilim adamı Robert Koch, şarbon ve tifo gibi bulaşıcı hastalıkların nedeninin mikroplar olduğuna dair ikna edici bilimsel kanıtlar sundu. Bakteriyel enfeksiyon üzerine yaptığı laboratuvar çalışmaları, kuru ısı ve buhar sterilizasyonunun da bakteri büyümesini önlemede kimyasal maddeler kadar etkili olduğunu gösterdi.
Lister'ın antisepsisi, Nightingale'in hastane hijyeni ve Koch'un bakteriyolojisine birlikte hastanelerde enfeksiyon kontrolünü sağlayan "asepsi" denildi. Bugün hastanelerdeki asepsi uygulamaları ameliyathanedeki aletlerin ve giysilerin buharla sterilizasyonu, yüzeylerin dezenfektanla temizlenmesi ve yaraların antiseptik temizlik ve pansumanından oluşuyor.
1940'larda ilk antibiyotiğin penisilin adıyla keşfi, vücuttaki enfeksiyonları önlemede çığır açtı. İlk kez enfeksiyonlar için etkili bir ilaç tedavisi ve kürü vardı.
Ancak hastaneler bu kez hijyen standartlarına kayıtsız kalmaya başladı. Enfekte hastayı tedavi etmek bu kadar kolayken neden enfeksiyonları önlemek için bu kadar çaba harcanmalı düşüncesi arttı.
Ne yazık ki bakteri ve virüsler şaşırtıcı hızlarda evrim geçiriyor ve bazı 'süper böcek' türleri antibiyotiklere karşı dirençli hale geldiler. Antibiyotiklerin aşırı kullanımı bir kez daha hastane enfeksiyonlarını potansiyel olarak yaşamı tehdit eder hale getirmiştir.
MRSA gibi antibiyotiklere dirençli 'süper böcekler' hastanelerin içinde ve dışında mevcuttur, bu nedenle modern sağlık hizmetleri hastanede mevcut olan ve ziyaretçiler tarafından getirilen enfeksiyonların tehdidi altında. Hastane enfeksiyonlarının artık geçmişte kaldığı düşünülüyordu ancak tamamen ortadan kalkmadılar ve hijyen ve aseptik kontroller her zaman olduğu gibi hala önemli.
Hastane Enfeksiyonu Hakkında Sık Sorulanlar
Hastane kaynaklı enfeksiyonlar nelerdir?
Hastane kaynaklı enfeksiyonlar, hastaların bir sağlık hizmeti ortamında başka rahatsızlıklar için tedavi görürken edindikleri enfeksiyonlardır. Bu enfeksiyonlara tipik olarak bakteriler, virüsler veya mantarlar neden olur ve kontamine yüzeylerle, tıbbi ekipmanla veya diğer hastalarla temas yoluyla bulaşabilirler.
Hastane kaynaklı enfeksiyonlar neden endişe kaynağıdır?
Hastane kaynaklı enfeksiyonlar dünya çapında önemli bir morbidite ve mortalite nedenidir. Yaşlılar, yeni doğanlar ve kronik hastalığı olan kişiler gibi bağışıklık sistemi zayıf olan hastalar bu enfeksiyonlara karşı özellikle savunmasızdır. Hastane kaynaklı enfeksiyonlar ayrıca hastanede kalış süresinin uzamasına, sağlık hizmeti maliyetlerinin artmasına ve antibiyotiklere dirençli bakteri türlerinin gelişmesine neden olabilir.
Hastane kaynaklı enfeksiyonların yaygın türleri nelerdir?
Hastane kaynaklı enfeksiyonların bazı yaygın türleri arasında idrar yolu enfeksiyonları, cerrahi alan enfeksiyonları, kan dolaşımı enfeksiyonları ve pnömoni yer almaktadır. Bu enfeksiyonlara Staphylococcus aureus, Escherichia coli ve Pseudomonas aeruginosa gibi çeşitli patojenler neden olabilir.
Sağlık tesisleri hastane kaynaklı enfeksiyonları önlemek için hangi adımları atabilir?
Sağlık tesisleri hastane kaynaklı enfeksiyonları önlemek için el hijyeni protokollerinin uygulanması, temiz ve sıhhi bir ortamın sağlanması, tıbbi ekipman için uygun sterilizasyon tekniklerinin kullanılması ve antibiyotiklere dirençli bakterilerin gelişimini azaltmak için antibiyotik kullanımının sınırlandırılması gibi bir dizi adım atabilir. Sağlık çalışanları ayrıca kişisel koruyucu ekipman giyerek ve uygun enfeksiyon kontrol uygulamalarını takip ederek enfeksiyonun yayılmasını önlemeye yardımcı olabilir.
Hastane kaynaklı enfeksiyonların önlenmesinde sürveyansın rolü nedir?
Sürveyans, hastane kaynaklı enfeksiyonların önlenmesinde önemli bir araçtır. Sağlık tesisleri enfeksiyon oranlarını takip edebilir ve el hijyeni uyumu veya çevresel temizlik uygulamaları gibi iyileştirmelere ihtiyaç duyulan alanları belirleyebilir. Sürveyans verileri, belirli enfeksiyon türlerini önlemek için hedefe yönelik müdahaleler geliştirmek ve zaman içinde önleme stratejilerinin etkinliğini izlemek için de kullanılabilir.